女性の最新治療法
スポンサードリンク
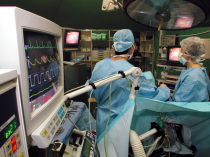
子宮筋腫の集束超音波治療
子宮筋腫
子宮筋腫は、子宮の筋肉にできる良性の腫瘍(しゅよう)で、30歳以上の女性の2から3割にあると言 われています。子宮の内側にできたり、大きくなったりすると、出血による貧血や、周囲の臓器を圧迫して 便秘や痛みなどを引き起こす。
従来は、子宮全体または筋腫だけを摘出する手術や、筋腫を大きくする女性ホルモンの働きを抑える薬物 治療が行われてきました。
子宮筋腫の「集束超音波治療」
集束超音波治療は、虫眼鏡で日光を1点に集める要領で、超音波を患部に集中して照射して筋腫を焼く方 法です。熱エネルギーは、診断で使う超音波の3000から5000倍、温度は60から90度になり、筋腫組織を破壊 します。
長所は、患部のみに超音波を当てるので、やけどなど皮膚や周囲の臓器への影響が少ないことです。それ と手術と違い、入院しないで実施できることです。
患者は超音波を発する装置が埋め込まれた台に、うつぶせになります。MRI(磁気共鳴画像)で、筋腫の 場所を確認しながら照射します。治療中は痛み止めを使いますが、熱さはほとんど感じないそうです。
対象は、筋腫の大きさが直径10センチ以下で、1回に治療できるのは3個までです。超音波の通り道を 腸がじゃまする場合や、筋腫が背中に近い場所にあって装置から遠い場合は治療が難しいです。
再発の問題もあります。周囲の組織を傷つけないよう、筋腫の縁の部分は焼かないので、残った筋腫が増 殖して再び大きくなる恐れがあるからです。症状が出れば、再治療を行うケースもあります。筋腫を完全に 除去するのではなく、あくまで小さくして症状を和らげる治療だからです。
治療後も妊娠が可能かどうか確認するため、日本や欧米で、将来の妊娠・出産を希望する人を対象とした 臨床試験が進んでいる。
子宮筋腫の治療には、ほかにも子宮に栄養を送る動脈をふさぐ「子宮動脈塞栓術(UAE)」もあり、選択肢 が広がっています。
関係医療機関 医誠会病院
子宮筋腫のマイクロ波治療
過多月経の原因
月経血の量には個人差があり、同じ量でも不快に思う人も思わない人もいます。就寝中に布団が汚れる、 月経中は必ず会社を休むなど日常生活に支障があったり、貧血になったりすると、「過多月経」として治療 の対象になります。
原因はいろいろで、良性腫瘍(しゅよう)の子宮筋腫や、子宮内膜が筋層に入り込む子宮腺筋症のため、 子宮内膜の面積が広がる場合のほか、血友病など血液が固まらない病気による場合もあります。1割ほどは 原因が分かりません。
過多月経の治療には、ホルモン剤で月経を止める、低用量ピルで月経血の量を減らす、といった薬物療法 があります。
しかしホルモン剤は、のぼせや肝機能障害、骨がもろくなる骨粗鬆症(こつそしょうしょう)になりやす いなどの副作用があって長期は使えず、低用量ピルでは症状をうまく抑えられないことが多いです。症状が 重いと、手術で子宮を摘出することもありますが、約2週間の入院が必要です。
子宮筋腫のマイクロ波治療
マイクロ波治療は、超音波画像で見ながら、膣(ちつ)から子宮に細い管状の器具を入れ、先端からマイ クロ波を出して子宮内膜を加熱、壊死させます。
患者は麻酔をかけ、あおむけになります。子宮の大きさ、変形の程度により差はありますが、治療は数分 から数十分で終わります。手術に比べ体への負担が少なく、2泊ほどの短期入院で済みます。1995年に イギリスで始まり、これまで欧米などで1万例が行われています。
子宮は温存できますが、妊娠・出産を望む人は対象になりません。子宮内膜の表面から7ミリほどの深さ まで壊死させるため、着床できなくなるからです。子宮内膜全体が壊死した場合、治療後は無月経になりま すが、患者の希望で、子宮内膜の一部を焼かず、少量の月経血を残すことも可能です。
大阪市立大病院は独自に先端が湾曲した挿入器具を開発、子宮筋腫や子宮腺筋症により変形した子宮でも 、隅々まで焼けるようになりました。
ただし子宮筋腫では下腹部の痛みなどの症状も併せ持つことが多いですが、この治療は出血を減らすこと が目的で、痛みが軽くなるとは限りません。
このため、まず筋腫だけを摘出する手術や、超音波で焼いたり血管をふさいだりする別の治療を検討し、 こうした方法が難しい時に限って勧める医療機関もあります。保険は適用されません。
関係医療機関 大阪市立大病院
子宮内膜症のロイコトリエン拮抗薬を使った治療法
子宮内膜症の原因
子宮内膜症は、卵巣や腹膜など子宮以外の場所に、子宮内膜のような組織ができる病気です。悪性ではあ りませんが、ホルモンに対応していますので、強い月経痛や性交痛、そして不妊の原因の一つでもあります 。
20代から30代の人に多く、若い女性の深刻な病気の一つです。
原因はまだはっきり解明されていませんが、動物実験ではアレルギーが深く関係していることが、確認さ れています。実際に子宮内膜症の人の内膜組織で、アレルギー反応にかかわるマスト細胞(肥満細胞)が異 常に増えていることが、わかっていますし、子宮内膜症患者には花粉症やぜんそくなどのアレルギーを併せ 持つ人が多いです。
子宮内膜症のロイコトリエン拮抗薬(きっこうやく)を使った治療法
このため抗アレルギー薬で、アレルギーを誘発する物質ロイコトリエンの反応を抑制する「ロイコトリエ ン拮抗薬」が、子宮内膜症に有効であることが判明したのです。ロイコトリエン拮抗薬は、ぜんそく予防薬 として使われてきました薬です。
臨床試験として気管支ぜんそくを持つ、子宮内膜症患者約100名の方に、服用してもらった結果、約8割の 人が月経痛家や系血量が改善がみられました。服用後、半年から一年で妊娠するひとが多数出て、不妊も改 善されます。また服用した人が内膜症の手術をこのなうと、組織がはがれやすくなり、出血も少なく手術時 間も短縮されます。
ロイコトリエン拮抗薬は、ぜんそく発作を防止する薬として、数年前から使われ始めています。子宮内膜 症治療の場合、患者は毎日、錠剤を飲みます、副作用は少なく、胃がもたれやすくなる程度です。
ロイコトリエン拮抗薬の使用希望の方は、産婦人科の医師と良く相談してから、処方してもらってくださ い。
関係医療機関 大森赤十字病院
不妊症の卵管鏡下卵管形成術
卵管の通過障害による不妊症
卵管は、子宮の端から左右に伸びる管で、卵巣から卵子を受け取り、子宮まで運ぶ役目をします。この卵 管の詰まりや癒着(ゆちゃく)による通過障害が、女性に起因する不妊症の原因として最も多く、男子を含 めた不妊症原因の約3割を占めていると言われています。
治療には、卵子と精子を採取して受精させる体外受精を勧める医療機関が極めて多いです。しかし本来は 、原因となる卵管の解消できれば、自然に妊娠する可能性があります。
不妊症の卵管鏡下卵管形成術
そこで卵管の中に、ごく細い管(カテーテル)を入れて、詰まった部分を開通させるのが「卵管鏡下卵管 形成術」です。卵管は長さが約10センチ、直径は細いところで約1ミリしかありません。この治療では、内部 に卵管鏡の入った細い管を、膣(ちつ)から子宮を通じて卵管に入れます。管は筒状の風船状に膨らんでい ますので、卵管の詰まりを広げます。卵管を傷つけないように、管の外側は卵管の壁に密着し、管の内側が 外側にめくれ返りながら、ゆっくり伸びて管の詰まりを改善します。
この治療法で不妊が改善すれば、排卵誘発剤による副作用などがある、体外受精をせずにすむうえ、第1 子だけでなく、2子、3子も自然妊娠で産める可能性が出てきます。
体外受精ですと保険が使えませんが、卵管鏡下卵管形成術ですと保険が使え、一定額以上は高額医療費の 還付があります(最終的な自己負担額は所得によって約35000円から約14万円)。
外来での40分程度の治療で済み、その日のうちに帰宅できます。しかし詰まりが卵巣に近い卵管末端部に ある場合などは、腹部に小さな穴を開けて腹腔鏡を入れ、逆側から管を通すことがあります。この場合は全 身麻酔での手術となり、4日前後の入院が必要になります。
卵管鏡下卵管形成術は、細く破れやすい卵管を、複雑な装置を使って少しずつ広げていくという難易度の 高い治療のため、なかなか普及しません。いきなり体外受精を勧められる、患者が多いのが現状ですので、 不妊の原因が「卵管の通過障害」と言われたら、卵管形成術について尋ねてください。
関係医療機関 慶応大学病院
不妊治療に胚盤胞移植(はいばいほういしょく)
不妊治療の胚盤胞移植とは
不妊治療は、採取した精子を子宮に送り込む「人工授精」と、体外で受精させた卵子を子宮に戻す「体外 受精」に大別されます。さらに最近では、受精卵を着床直前の状態まで体外で育てて、子宮に戻す胚盤胞移 植が登場しました。50%から70%という高い妊娠率です。
胚盤胞は、受精卵を体外で5日間ほど培養したものです。従来の体外受精での培養期間(2日間)より長 くしたのは、未熟な受精卵よりも、数千から数万に分割して、着床準備が良く整った胚盤胞の方が妊娠しや すいのではないかと、考えられています。
実際、医療機関で差はありますが、妊娠率は約60%で、従来型の体外受精に約2倍です。体外受精を何 度しても妊娠できなかった方でも、この方法で妊娠した人も多いです。胚盤胞まで育つ受精卵は状態が良く 、妊娠率も高いです。そうした受精卵を目で見て選ぶことができる、という利点もあり、今ではほとんどに 大学病院や専門医療機関で実施され始めています。
しかし受精卵が胚盤胞まで育つのは、患者の半数にとどまるといった、問題点もあります。胚盤胞になる 途中で発育が止まり、用意した受精卵全部がだめになると、通常の体外受精の機会も失ってしまいます。
二段階胚盤胞移植法とは
そこで改良されたのが、胚盤胞移植と普通の体外受精とを組み合わせた二段階胚盤胞移植法です。この方 法ですと、少なくとも受精卵1個は、患者の方に戻すことができます。
滋賀医科大学病院では、受精後二日後に受精卵1個を戻し、五日後に胚盤胞を戻すという手法を実施して います。最初に子宮に戻した受精卵から出る物質が着床、妊娠を促進しているとの仮説もあり、患者の方の 70%近くが妊娠に成功しています。
しかし、二段階胚盤胞移植法を含めた胚盤胞移植で、全ての患者の方が妊娠できるわけではありません。 特に患者の方が高齢で、卵子がわずかしか取れない場合は、胚盤胞まで育つ可能性も低いです。また妊娠率 が高いことから、双子以上の多胎が増えてしまう傾向もあります。
関係医療機関 滋賀医科大学病院
子宮がんの広汎(こうはん)子宮頸部摘出術
子宮頸(けい)がん
子宮がんには、入り口(頸部)にできる子宮頸がんと、奥の部分にできる子宮体がんがあります。
子宮頸がんには、早期であれば、頸部を円錐(えんすい)状に切り取って子宮全体は残す「円錐切除術」 が広く行われています。ただ対象は、がんが子宮頸部の浅い部分にとどまる0期から1a1期に限られ、病 巣が広がったり深くなったりした場合、通常は子宮を摘出しなければなりません。
広汎(こうはん)子宮頸部摘出術
これに対し、子宮を温存する「広汎子宮頸部摘出術」は、子宮頸部と膣(ちつ)の一部、周囲のリンパ節 と子宮をおなかの中で支える組織(基靭帯)を切り取り、残した子宮体部を膣につなぐ方法です。
この治療は、がんがやや進行した1a2期から1b1期までが対象になります。ただし、がんが2センチ 以上か、「腺がん」というタイプの場合は転移の危険が高く、この治療を受けられるとは限りません。周囲 のリンパ節へ転移がある場合も子宮を摘出します。
ただ、妊娠しても早産しやすい傾向があり、子宮の入り口を縛り直す緊急手術を行う場合もあります。
欧米データでは、がんの再発率は子宮全摘手術と変わりませんが、安全性が確立しているとは言えず、妊 娠中も画像診断などで再発していないかチェックが欠かせません。
広汎(こうはん)子宮頸部摘出術は、がん治療にあたる医師と、産科、小児科医が緊密に連携して初めて できる治療と言えます。
子宮体がんの温存治療
子宮体がんでも温存治療が進んでいます。がんの広がりを防ぐため黄体ホルモンを毎日服用して内膜の増 殖を抑えながら、内側を覆う子宮内膜を、細い棒状の器具を挿入して定期的にはがし取ります。
がんが子宮内膜にとどまる1a期のほか、将来がん化する可能性が高い「子宮内膜異型増殖症」も治療の 対象です。
黄体ホルモンの服薬中は、4週間ごとに超音波で内膜の厚さを確認します。治療は4か月から半年かかり ます。再発した場合、治療をもう一度繰り返すこともできますが、子宮を摘出せざるを得ないこともありま す。十分な経過観察が治療成功のカギになります。
関係医療機関 慶応大学病院
子宮頸がんのHPVワクチン
子宮頸がん
子宮の頚部にできるもので、子宮がん全体の約65%を占めるほど発生率の高いがんです。
初期は無症状のこともありますが、不正性器出血、おりものがみられます。進行すると出血が持続的にな り、おりものも膿性になり悪臭を伴います。さらに進行すると、骨盤の神経が置かされて腰痛が起こったり 、膀胱や直腸に広がって排尿困難が生じるようになります。
子宮頸がんの診断は、まず細胞診を行ないます。面貌(めんぼう)などで子宮頚部の細胞を擦り取って、 がん細胞の有無を調べます。異常があれば、コルポスコープ(膣拡大鏡)で観察し、頚部の一部を採取して 組織を調べます。この段階で、どの程度進行しているかなどがわかります。
出産を希望する人、妊娠中で早期がんの人には、子宮頸部だけを円錐状に切り取って子宮を保存する方法 (円錐切除術)が用いられます。
子宮頸がんの原因
子宮頸がんの原因がヒト・パピローマウイルス(HPV)であることは、ドイツのハラルト・ツアハウゼン 博士(2008年ノーベル生理学・医学賞)が1983年に発見しています。
HPVには100種類以上の型があります。発がん性があるのは15種類で、子宮頸部の粘膜組織の奥に ある基底細胞に感染すると、「いぼ」ができます。
ほとんどの場合は自然に治癒しますが、まれに、HPVの遺伝子が基底細胞のDNAに組み込まれます。 そうなると、細胞分裂が異常になり、がん化してしまいます。
感染からがん発症までに10-30年かかると推定されています。国内では毎年約1万5000人が発症 し、約3500人が亡くなっています。
世界では年に約24万人が、このがんのため死亡していて、近年は20-30代の患者さんが増えていま す。
子宮頸がんワクチンによる予防手段があるため「予防できる唯一のがん」と言われ、有効性は10-20 年継続するといわれています。
自治医大さいたま医療センター産婦人科の今野良教授によりますと、「12歳の女児全員が接種すれば、 子宮頸がんにかかる人を73・1%減らせ、死亡者も73・2%減ると推計されます」と話しています。
子宮頸がんのHPVワクチン
HPVワクチンは、多くのワクチンとは働き方が異なります。
インフルエンザワクチンなど通常のワクチンは、無毒化したウイルスの一部などを体内に注射し、抗体を 作って、免疫システムの中に「記憶」を残します。本物のウイルスが来たとき、感染自体は防げませんが、 素早い免疫反応で、重症化を防ぐことができます。
一方、HPVワクチンは、ウイルスの「殻」を注射して、血中に大量の抗体を作ります。抗体は子宮頸部 の粘膜組織からしみ出て、外からやってきたウイルスの感染を防ぎます。どのくらいの期間、抗体の量が維 持され、効果が続くかは分かっていませんが、政府は、今年度中に接種費用の助成を始める予定です。
HPVの「殻は」、L1、L2という2種類のたんぱく質でできています。現在流通しているHPVワク チンは、患者数の多い16型と18型のL1を利用していますが、L1はウイルスの種類によって異なるた め、ほかの型の感染は防げません。
万能型HPVワクチンの開発
理化学研究所の神田忠仁チームリーダーらは、L2に、がんを起こす15種類のHPVに共通する部分が あることに注目して、L2の共通部分とL1を合体させた「次世代型ワクチン」を開発しました。すべての 種類に効果がある万能型ワクチンになると期待されています。
武田薬品工業は先月、このワクチンの製造準備を始めました。神田さんは「次世代型ワクチンが完成すれ ば、検診の頻度も減らせます。2013年には臨床試験を始めたい」と話しています。
関係医療機関
がん治療前の不妊対策「ガラス化法」と「放射線遮断」
不妊対策「ガラス化法」
白血病や悪性リンパ腫などの血液のがんには、骨髄移植などの治療が行われます。その際、事前にがん細胞を退治するため、前処置として抗がん剤治療や全身の放射線照射を行います。その影響で卵巣や精巣の機能が失われ、不妊になることが多いです。
男性の場合、精子を事前に凍結保存する方法が普及してきましたが、女性の場合は卵子の採取や保存が難しく、これまで凍結保存はほとんど行われていませんでした。がんが治っても、「不妊」という後遺症に悩む女性も少なくありません。
未受精卵は受精卵に比べてもろく、低温になると細胞内の水分が氷の結晶構造を作るために膨張し、細胞が壊れやすいです。凍結しても、従来の方法では解凍後の卵子の生存率は約2割にすぎず、体外受精で出産に至る確率はわずか1%程度とされていました。
しかし、未受精卵を凍結保存する従来とは異なる新しい手法が開発され、注目されています。加藤レディスクリニック(東京・新宿)研究開発部長の桑山正成(くわやままさしげ)さんが開発した「ガラス化法」と呼ばれる凍結法です。これまで動物の卵子凍結に使われていましたが、1999年にヒトヘの応用に成功し、解凍後の未受精卵の生存率が98%へと飛躍的に高まりました。
「ガラス化法」は、細胞内の水分を毒性のない特別な溶液に徐々に置き換え、氷の結晶を作らないように凍結させます。この結晶がガラスと似たような構造を持つことからこの名がつきました。
同クリニックでは、ガラス化保存した未受精卵29個を体外受精させ、すでに5人の子供が生まれました。いずれも不妊患者への一時的な措置として凍結されたもので、まだ白血病患者のケースはありませんが、桑山さんは「他の不妊治療施設にもノウハウを伝え、全国の白血病患者の要望に応えていきたい」と話しています。
放射線を遮断して卵巣機能を守る手法
しかし、「ガラス化法」ですと卵子の採取には、月経開始から約10日間、排卵を誘発する薬物治療を続ける必要があり、病状が急激に進行してしまった場合には実施が難しいです。凍結保存した場合でも、体外受精で妊娠に至る確率は一般に2-3割と高くありません。未受精卵の凍結保存で生まれた子供の健康に関する長期データもありませ。
そこで、がん患者には別の方法も試されています。骨髄移植の前処置の全身放射線治療の際、卵巣の部分だけを厚いタングステンで覆い、放射線を遮断して卵巣機能を守る手法です。
東大病院では、無菌治療部と放射線科が共同して、2002年からこれまでに3人の患者に実施、うち2人は治療後に月経が戻り、卵巣機能が回復しました。しかし、残りの1人は白血病が再発しました。再発が起きた部位は卵巣ではなく、卵巣に放射線照射をしなかったこととの因果関係は不明ですが、同部特任講師の神田善伸(かんだよしのぶ)さんは「十分に説明した上で慎重に進めたい」と話しています。
白血病専門医らで作る日本造血細胞移植学会は、治療後の不妊に対処するため、生殖医療の最新情報を患者に提供することになりました。
未受精卵の凍結保存を行う施設はまだ少なく、放射線の遮断も東大でしか実施されていません。
同学会前会長で岡山大教授の谷本光音(たにもとみつね)さんは「不妊対策について、治療前に主治医に相談してほしい」と話しています。
骨随移植の前処置と卵巣機能
抗がん剤のエンドキサンを使った場合の卵巣機能回復率は68%、エンドキサンとブスルファンの組み合わせでは2%、エンドキサンと放射線照射で15%という海外のデータがあります。移植後の妊娠を望むのでしたら、その可能性も含め、早めに主治医に相談してください。
関係医療機関
更年期による女性の薄毛脱毛にたいする治療法
40歳代、50歳代女性に起きる薄毛、脱毛の原因
40歳代、50歳代女性に起きる薄毛、脱毛は、基本的には加齢による脱毛が多いと考えられます。
私たち人間の心身の老化は、目立たなくても、20歳代のころから始まっています。それは男性も女性もそ うですし、皮膚や髪の毛も、もちろん例外ではありません。髪の毛についていえば、思春期から20歳前後ま では太く丈夫になっていきますが、それから後、20歳代半ば以降は、年をとるにしたがって、細くなり、コ シやハリが弱くなり、伸びる速度も遅くなっていきます。
そういった変化は、徐々にではあっても、若いうちからずっと進んでいます。しかし髪の毛は、スピード が遅くなっても伸びてはいますし、20歳代から30歳代のころまでは、まだそれほど目立ったり、深刻なもの になったりすることはあまりありません。
女性の脱毛は、頭頂部のツムジのあたりからしだいに薄毛が広がっていくのが、加齢による女性の脱毛に 、よく見られるパターンです。
エストロゲンが急激に減少する更年期
40歳代、50歳代という年代に入ってくると、女性ホルモンの急激な減少など、ホルモンバランスの乱れに よる心身の大きな変動が起きてきます。いわゆる更年期です。
女性ホルモンのエストロゲンは髪の毛の成長に深く関与しています。髪の毛の幹細胞の成長を促し、頭皮 のコラーゲン量を増加させて髪にコシとハリを与え、血管拡張作用がありヘアサイクルにも延長をもたらす といわれています。おそらくはこうした女性ホルモンの減少などもかかわって、40歳代、50歳代になると、 前髪が細く、少なく、頼りなさが目立ってくる女性が少なくありません。
加齢による女性脱毛は、おもに頭頂部で進行していくことが多いものです。しかし最近では、40歳代、50 歳代女性の前髪が薄くなるのは、男性ホルモン変化の作用による男性型脱毛症が起きているケースもあるの ではないかという見方がされ始めています。
40歳代、50歳代女性への発毛育毛治療
いずれにせよ、前頭部の髪の毛が頼りなくなってくると、たとえば前髪をアップにするようなスタイルが たいへんセットしづらくなります。「おかしいな」と感じて、鏡で見たり束ねてみたりすると、そのころに はすでに、前頭部以外の場所の髪の毛も、ある程度細く、少なくなっていますので、髪の毛が頼りなかった り地肌が透けたりするのが、あちこちで目につきます。
それで「自分の髪の毛にたいへんなことが起きている」と深刻に悩んで、専門医を訪れる。こういった成 り行きが、薄毛に悩む40歳代、50歳代の女性の、一つの典型的なパターンといえます。この年代の女性では とくに、「自分の髪の毛は、いつまでもあって当たり前」という気持ちが男性よりもずっと強く、それだけ に、深刻に悩んでしまう人が少なくありません。
40歳代、50歳代女性の薄毛に対しては、多くの場合、ミノキシジルという発 毛を促進する薬を中心として、その人の状況に応じた各種のビタミン・ミネラルなどを組み合わせたサプリ メントなどをあわせて使用していく治療が有効です。
ミノキシジルは・発毛を促す薬剤です。体毛の増加などの副作用には気をつける必要がありますが、多く の人に効果をあげている薬です。ミネラルでは、とくに男性ホルモンが関与していると考えられる女性の脱 毛の場合、亜鉛成分を多量に含むサプリメントが有効なことが多いようです。
また、スピロノラクトン(商品名アルダクトンA)という薬を使用することもあります。この薬の本来の作 用は利尿や血圧降下ですが、女性ホルモンに似た働きをもつ薬剤としても知られているために、40歳代、50 歳代女性の女性ホルモン減少に対する一種のサポート的な役割を期待してのことです。
同じように女性ホルモンに似た働きを持つイソフラボンも、女性の体に対し て大切な働きをもつ物質として注目されています。
イソフラボンは大豆胚芽に多く含まれる物質で、食品では、大豆を素材として使った料理や、豆腐、納豆 などから摂取できます。またイソフラボンをメインにした健康食品やサプリメントなども各種販売されてい ますが、その摂取最についてはいろいろと意見があり、とりすぎには注意が必要です。
関連ページ
若い女性の脱毛薄毛にたいする発毛育毛治療
若い女性の薄毛の原因
20歳代をはじめとする若い女性の薄毛、脱毛は、さまざまな原因やきっかけによって引き起こされる可能 性があります。まず、血流障害による脱毛で、ストレス過剰や生活状況が影響していると思われるケースが 、かなり多く見られます。
実際の治療では睡眠時間の不足、不規則な睡眠、片寄った食事などを改めて、生活をできるだけ立て直す ようにして、ストレスを解消したり和らげたりしていく工夫をすることによって、数ヵ月のうちに髪の毛が 相当しっかりした状態を取り戻してくることが少なくありません。
薬による治療としてはやはり、ミノキシジルによる発毛促進、ビタミン、ミネラルなどになります。
若い女性によく見られる各種の脱毛薄毛の原因と治療
・頭皮のトラブルから薄毛、抜け毛へ
若い女性で多く見られるのが、頭皮の荒れ、トラブル、疾患などが、結果的に薄毛や抜け毛につながって いるケースです。毛穴周りのフケ、アブラから起こる細菌性の炎症(脂漏性皮膚炎)、ヘアケア用品(シャン プー、トリートメント、カラーリング、パーマなど)が合わずに頭皮を荒らしてしまつたり(接触性皮膚炎)、 ストレス過剰が頭皮の荒れにつながることもあります。
なるべく刺激の少ないシャンプーなどを選ぶとともに、シャンプーその他のヘアケアを実施するときに、 できるだけ頭皮を傷つけないように気を配るよう習慣づけることで、かなりの場合、頭皮の状況は改善され ます。
・過度のダイエットと薄毛、抜け毛
不適切なダイエットによる脱毛などといったケースもあります。人間の毛やツメは皮膚の最外層にあたり ますが、行きすぎたダイエットによって、その形成に不可欠な微量ミネラルが腸から吸収できなくなってし まうことがあります。
そうすると、髪が伸びない、細くなる、ツメが伸びずに薄く軟らかくなる、皮膚がカサカサになる、とい った状態に至ることがあります。そういった状況が続けば、抜け毛の増加や貧血などの症状が表れる場合も あります。
・出産後の一時的な脱毛
出産を終えた後に、抜け毛が増えたり薄毛が目立ったりすることがあります。妊娠中は、お腹の子供に栄 養を取られますが、妊婦の髪の毛は、出産準備のために分泌されるエストロゲン(卵胞ホルモン)などの女性 ホルモンによって成長期が維持され、抜け毛が少なくなります。
しかし出産後はホルモンバランスが通常の状態に戻り、成長期が維持されていた髪の毛がいっせいに休止 期に入ってしまうために、出産後に一時的に抜け毛が多くなり、髪が薄くなってしまいます。通常は脱毛後 3-4ヵ月の時期から徐々に回復し始めます。
ときに別の理由による脱毛に移行してしまうケースもありますので、いつまでも改善しない場合には、医 師に相談したほうがいいでしょう。
・卵巣機能の低下による脱毛
さまざまな原因から、ホルモン分泌の減少、卵巣機能の低下が起きるケースが、20歳代、30歳代の女性で も増加しているといわれ、「卵巣機能低下症」「若年性更年期障害」などとも呼ばれています。
女性ホルモンの減少、男性ホルモンの影響の強まりなどから、脱毛が起きるということも考えられます。
卵巣機能の低下によって、月経不順、無月経、不正出血や、発汗、ほてり、冷え、イライラなど更年期障 害と似た症状が出ることもあります。そのようなときには、婦人科医などを受診して、その治療を優先する ようにしてください。
・甲状腺異常などの病気に伴う脱毛
髪の毛が薄くなってきたことを心配して、皮膚科などの医療機関を受診し、そこで別の病気が見つかると いうケースも案外見られます。
比較的よくあるのが、甲状腺機能充進症、甲状腺機能低下症、甲状腺の炎症や腫れなど、甲状腺の病気で す。バセドウ病や橋本病といった疾患が関連している場合もあります。また、鉄欠乏性貧血から薄毛や脱毛 が起こることもあります。
いずれの場合も、まずその病気の診断と治療について医師とよく相談し、しっかりと健康を取り戻すのが いちばん大切なことです。
注意)橋本病では、甲状腺ホルモンの量が不足して、新陳代謝が低下し全てが老けていくような症状がみ られます。無気力で頭の働きが鈍くなり、忘れっぽく、ひどくなると痴呆の原因の1つにもなります。寒が りで皮膚も乾燥してカサカサになったり、体全体がむくみ、髪も抜け、眠気がありボーッとして活動的でな くなります。
・トリコチロマニア(抜毛症)
自分の頭髪やまゆ毛などを、多くは無意識のうちに自分で抜いてしまう機械的脱毛症をいいます。小学生 くらいまでの女子によく見られる症状として、以前から知られていましたが、最近は思春期以降や20歳代、 30歳代の女性にも増えているようです。
毛を抜くことを頻繁に繰り返してやめられないという人もいますし、たとえば読書をしながらなど、なか ば無自覚に抜いている人もいるようです。利き手側の首筋の生え際、えり足の髪の毛が、きれいなラインを 描いて抜けているといったケースもありました。
ストレスなど精神的な背景がかかわり、そういったことから自分を守ろうとする防衡機制(無意識にスト レスを解消する方法)の表れであることが多いと考えられます。患者さん本人との話し合いのなかから、その 原因やきっかけとなっている心理的な要因を探していくことが、しばしば治療の手がかりになります。精神 科を受診して治療することをおすすめします。
女性の円形脱毛症にたいする治療
円形脱毛症
円形脱毛症は、病名のとおり、コインのように円形の脱毛が起きる病気です。脱毛の広さは、1センチ程度の小さなものから数センチに及ぶものまでさまざまです。1ヵ所だけでなく多発することもありますし、髪の毛だけでなく、まゆ毛やわき毛など全身の毛が抜けてしまうこともあります。
年代としては、子供から大人までどの年齢層でも見られますが、20歳代がもっとも多くなっています。女性だけの病気ではありませんが、患者数は女性のほうが約1.5倍多いといわれ、女性をたいへん悩ませる髪のトラブルの一つです。
次のようなタイプに人別されます。
- 通常型(単発型、多発型)
- 不整局面型(頭髪の生え際が帯状に脱毛。難治例が多い)
- 全頭型(ほとんどの頭髪が抜ける)
- 汎発型(頭髪とともに全身の毛が抜ける)
円形脱毛症の原因
円形脱毛症と聞くと「ストレスの病気」と思われることが多いようですが、円形脱毛症とストレスの因果関係を示す医学的なデータは、いまのところありません。しかし、カウンセラーなどからは、幼少のころから思春期、大人に至るまで、ストレスの多い状況になると円形脱毛症を繰り返してきた女性の事例が報告されています。
また、患者さんには、性格的に几帳面でまじめな人が多く見られることなどからも、ストレスは、円形脱毛症の見過ごせない誘因の一つであるといえるでしょう。
最近では、「自己免疫疾患」の一種という見方が有力です。人間の体には、細菌やウイルスなど外敵の侵入から自身を守る「免疫」機構があり、おもにリンパ球がその働きを担っています。円形脱毛症の人の脱毛した部分の頭皮を観察すると、毛根にリンパ球が集まり、毛根が萎縮しています。何らかの理由でリンパ球が、自分の体の一部である毛根を、「外敵」「異物」と間違えて攻撃して、髪の毛の成長が止められているようなのです。
円形脱毛症の治療法
円形脱毛症は、小さな1ヵ所の脱毛から、髪の毛がほとんど抜けたり、全身の毛が抜けるなど、症状はさまざまです。また、どういった症状に、どのような治療法が有効かについても、いろいろなケースが見られます。
以下は、一般的に比較的よく用いられている薬剤、治療法です。
- 塩化カルプ□ニウム(フロジン液)
塗り薬・末梢血管の拡張作用。育毛剤「カロヤンガツシュ」(商品名)などの主成分。 - グリチルリチン
飲み薬。抗炎症・抗アレルギー作用。漢方薬として用いられるカンゾウから抽出した薬効成分。 - ステロイド
塗り薬、あるいは飲み薬。注射する場合もある。人間の副腎皮質という部位で作られる副腎性の糖質コルチコイドホルモン。毛根の炎症を抑える。 - セファランチン
塗り薬(セファランチンアルコール)、あるいは飲み薬。タマサキツヅラフジという植物から抽出したアルカロイド成分。 - ミノキシジル
塗り薬、あるいは飲み薬。発毛促進作用 - ドライアイス圧抵療法
雪状のドライアイスを固めたもので患部に刺激を与える - 液体窒素療法
液体窒素を含ませた綿球で患部に刺激を与える。 - 紫外線療沫
長波長の紫外線A波(UVA)を患部に照射して、リンパ球の異常な働きを抑える - 局所免疫療法
薬を使って局所に人為的に皮膚炎(かぶれ)を起こし、その状態を維持しながら発毛を促進させる。 - 免疫抑制剤
塗り薬、あるいは飲み薬。アトピー性皮膚炎の治療で好成績をあげ、円形脱毛症の治療効果も期待されている。 - 低出カレーザー
脱毛部、あるいは頸部の神経節にレーザーを照射して、頭皮の血流をよくする。
円形脱毛を見つけたら早めに皮膚科へ
頭部に円形の脱毛を見つけたときには、早めに皮膚科医などに相談するようにしてください。治療を始めるのが早いほど、症状を効果的に抑えることが期待できます。日常生活では、睡眠をなるべくよく取り、バランスのいい食事に努め、心身のストレス緩和の工夫を心がけましょう。
円形脱毛症の場合はとくに、どんな治療法が効果的かは、人によってさまざまです。また、治療にかなり時間がかかることもあります。医師とよく相談しながら、根気よく治療に取り組んでください。
関連ページ
尿漏れをともなう「性器脱」の治療
「性器脱」の原因と症状
女性の骨盤の中には、膀胱や尿道、子宮、直腸など多くの器官があります。これらの臓器は、「骨盤底」 と呼ばれるハンモック状の筋肉や靱帯(じんたい)が囲み、重いものを持ち上げるなど、力がかかってもずり 落ちないように支えています。
ところが、骨盤底が緩んだり、筋肉の繊維の一部が切れたりすると、重みに耐えきれずに臓器が下がり、 膣(ちつ)壁が臓器に押されて飛び出してしまいます。下がった臓器により「子宮脱」「膀胱瘤」「直腸瘤 」と呼びますが、複数の臓器が飛び出すこともあり、「性器脱」と総称されています。
これらの症状は、50歳以降に多く、女性の約1割が経験すると言われています。座った時に、またの間 に不快感を感じるなど、日常生活での不自由さは、大きいです。尿道も変形して尿が出にくく、尿漏れなど の症状も現れます。
「性器脱」の治療
落ちてきた臓器が膣の内部にとどまる初期なら、骨盤底の筋肉を締める体操や女性ホルモンの補充をする ことで対処できます。
膣の入り口に達している場合、膣の中に歯止め役としてリング状の器具(ペッサリー)を入れることもあり ますが、膣内が炎症を起こすことも多く、長く使うことは難しいです。
さらに進行すると、膣の外まで飛び出してしまい、歩けなくなったり、膣が乾燥して出血したりすること もあります。こうなりますと手術の対象になります。
「性器脱」の手術
手術では、垂れ下がった臓器を元の位置に戻し、再発予防のため膣壁と臓器の間を補強します。子宮は摘 出か一部を切除することもあります。
補強は、従来は骨盤内の組織(筋膜など)を重ねたり、強く縫い合わせたりしていましたが、もともと傷ん だ組織を使うため、1-3割は再発していました。
これに代わり、ポリプロピレン製のメッシュで補強する方法が、数年前から普及してきました。伸びない 素材で、膣壁と臓器の間に入れることにより、丈夫な「壁」を作ります。
昭和大横浜市北部病院泌尿器科教授の島田誠(しまだまこと)さんは「メッシュ手術の長期の治療成績は まだ出ていませんが、これまで実施した例では、再発率は5%以内になると思います」と話しています。
ただし、メッシュがずれて体外にはみ出したり感染を起こしたりする恐れもあり、手術には熟練した技術 が必要になります。手術は1週間ほど入院して行い、保険がききます。
「性器脱」の予防は、産後の骨盤底筋ケア
性器脱を引き起こす骨盤底の損傷は、コルセットなどでの胴回りの締め付けや、便秘でいきむといった骨 盤底に負担をかける動作の積み重ね、閉経、肥満も影響します。なにより最大の原因は出産です。赤ちゃん が産道を通る時、骨盤底が大きく引っ張られるからです。
三井記念病院産婦人科医長の中田真木(なかたまき)さんは「出産では上手にいきむ、産後3週間はこま め
に横になり骨盤底に負担をかけない、などの予防が大切」とアドバイスしています。
性器脱の治療は、産婦人科と泌尿器科が担当します。泌尿器科でも、女性専用外来を設けるなど、かかり やすさに配慮した医療機関も出てきています。
子宮口が開いてから出産まで5時間以上かかつたり、3500グラム以上の赤ちゃんだったなどの場合は 、骨盤底筋の受けたダメージは大きいです。自然の回復力があるので、産後3週間は養生し、その後、骨盤 底筋を鍛える体操を取り入れてください。
なお、体形を早く元に戻そうときついガードルやコルセットを締めたり、腹筋運動をしたりという点も、 骨盤底筋に大きな負担がかかります。希望する場合は、1か月健診で骨盤底筋の具合を確かめてからにしま しょう。
関係医療機関
双胎間輸血症候群のレーザー治療(胎児治療)
双胎間輸血症候群
胎児を立体的に見ることができる3次元超音波装置やMRI(磁気共鳴画像)装置など出生前診断技術の進歩で、生まれる前の赤ちゃんに病気が見つかるようになりました。そこで、死産などを防ぐため、妊娠中に治療する「胎児治療」が広がっています。
双胎間輸血症候群も、治療の対象になる疾患の一つです。双子の胎児に栄養を送る血管が胎盤でつながっており、血液が過剰に流れ込む胎児は尿量が増え、尿が主成分である羊水もあふれます。圧力がかかり、胎児の体がむくんだり、心不全を起こしたりします。一方、血流が過少な胎児は貧血や腎不全などに陥ります。双胎間輸血症候群は、出産2000~4000件に1回の割合で起こります。
針を刺して過剰な羊水を抜く対症療法により、2児とも亡くなる確率は5割に低下しますが、生後も10~15%に脳障害が残るとされています。
レーザー治療
根本的治療法が「レーザー治療」です。子宮内を見る内視鏡とレーザー装置が一体化した、直径3ミリの器具を腹部から子宮に入れます。体外からも超音波装置で見ながら、胎盤上でつながった数本の血管にレーザーを照射、血管を固まらせて血流を断ちます。治療は1時間ほどで済みます。
国立成育医療センターでは、特殊診療部長の千葉敏雄さん、周産期診療部長の北川道弘さんらの専門チームが治療にあたります。2003年春から、この疾患に同様の治療を21件行い、2児生存が10件、1児のみ生存が9件。2児とも亡くなったのは2件で、全体の1割以下でした。
このほか、胸に大きな腫瘍(しゅよう)ができた胎児に対し、子宮を切開して胎児を取り出したうえ、腫瘍を摘出する手術を行い、再び子宮に戻す手術なども実施しています。
ただし、健康な母親を介した胎児治療は、母体に大量出血などの可能性もあるだけに慎重論もあります。保険はききません。
千葉さんは「内視鏡などの進歩で、さらに母子の身体に負担が少ない胎児治療が今後、普及していくだろう」と予測しています。
胎児治療の歴史
1960年代、欧米で胎児に輸血したのが最初とされています。日本でも胎児輸血のほかに、母親に薬を投与して胎児の不整脈を治す治療などが試みられています。
尿管や尿道がふさがっているため排尿ができず、腎臓機能障害を起こす「閉そく性尿路疾患」に対して、胎児の膀胱(ぼうこう)と羊水を結ぶ管を入れて排尿させる治療法が2004年12月、高度先進医療として初めて、国立循環器病センター(大阪府吹田市)で認められました。
日本産科婦人科学会の周産期委員会によりますと、胎児治療は1996年から4年間に、86施設で584例が行われました。現在は、もっと多くの件数が行われていると見られています。2004年11月には、日本胎児治療学会が発足しました。
関係医療機関
更年期障害のホルモン補充療法(HRT)
ホルモン補充療法(HRT)の効果
女性の更年期障害は、主に閉経前後の45~55歳に、女性ホルモンの分泌が急激に減るために起 きます。顔のほてりや動悸(どうき)、うつ症状などのほか、手足の冷え、肩こり、頭痛、不眠、イライラ など人によって様々な症状が表れます。
ホルモン補充療法(HRT)は、飲み薬や張り薬を用いて、女性ホルモンを補う治療です。エストロゲン (卵胞ホルモン)とプロゲステロン(黄体ホルモン)の2種類を併用し、手術で子宮を摘出した患者ではエ ストロゲンだけを用います。毎日薬を飲む場合や、ひと月に数日間の休みを挟みながら続ける方法もありま す。
更年期症状の緩和に加え、エストロゲンには骨を溶かす細胞の活動を抑える働きがあることから、骨粗し ょう症の改善も期待できます。
ホルモン補充療法(HRT)の副作用
しかし、米国国立衛生研究所が2002年、ホルモン補充療法(HRT)を受けた患者で、乳がん 、心筋梗塞(こうそく)などの冠動脈疾患、脳卒中が、それぞれ26%、29%、41%増加したなどの研 究結果を発表しました。このためホルモン補充療法(HRT)の危険性が、クローズアップされました。
ただしその後、この研究の対象者には、脳卒中などになりやすい肥満や高齢者が多かったなどの問題点が 浮上しました。危険性だけを強調するのではなく、ホルモン補充療法(HRT)で得られるプラス面が上回 る場合には、実施を考えるべきだとの方針が世界的にも標準となりました。日本産科婦人科学会などでも、 安全にホルモン補充療法(HRT)を行うための診療指針をまとめています。
指針では、治療に伴い起きる可能性のある副作用として、
1.不正性器出血
2.乳房痛
3.片頭痛
4.乳がん
5.動脈硬化・冠動脈疾患
6.脳卒中
7.足などの静脈に血栓ができる血栓塞(そく)栓症
8.子宮体がん
9.卵巣がん
10.子宮頸(けい)がんなど、その他のがん
上記10項目をあげています。乳がんは5年以上続けると危険性が高まるが、死亡率は変わらず、冠動脈 疾患は60歳以上だと危険性が高まり、脳梗塞の危険性は高まるが、脳出血は増加しないなどと、分析して います。
そのうえで指針は、治療を行う際には、年1回の乳がん検査や、血圧、コレステロール検査を継続するこ とを勧めています。また60歳以上での治療開始や、5年以上の治療継続は乳がんなどの危険性が高まると して、より注意が必要としています。肝硬変、乳がん、心筋梗塞、脳卒中を起こしたことのある人では行わ れません。
小山嵩夫(たかお)クリニックの小山さんは「米国では更年期の女性の約30%がホルモン補充療法(H RT)を受けていますが、日本では2%ほどです。効果や安全性についての日本での研究が進むことが望ま れます」と話しています。治療には保険がきき、患者負担は月数千円(小山さんのクリニックは、保険のき かない自費診療)です。
NPO法人「女性の健康とメノポーズ協会」(東京)では、更年期障害に悩む女性たちのために電話相談 (火・木曜の午前10時半~午後4時半、(電)03ー3351ー8001)を行っています。
関連医療機関
関連ホームページ
子宮内膜症の新治療薬「ルナベル」と「ディナゲスト」
子宮内膜症
子宮内膜症は、子宮内の組織(子宮内膜)が、卵巣、子宮と直腸の間など、別の場所にできる病気 です。卵巣では、血液がたまって袋状(のう胞)になります。原因はまだ分かっていません。
病巣は、卵巣から分泌される卵胞ホルモンにより増殖、炎症や出血を繰り返し、月経痛をはじめ、下腹部 や腰の慢性痛、性交痛、排便痛を引き起こします。不妊の原因にもなります。
鎮痛剤で痛みを抑えることもありますが、症状の進行は抑えられませんでした。痛みを和らげ悪化を防ぐ には、卵巣の働きを抑える薬物治療(ホルモン療法)が有効でした。
これまで主に使われてきたのは、GnRHアゴニスト製剤(商品名・スプレキュア、リュープリンなど) でした。脳から卵巣を刺激するホルモンの分泌を下げ、間接的に卵巣の機能を止めます。病巣は小さくなり 、痛みもなくなります。
しかし、卵巣から卵胞ホルモンの分泌が止まることで閉経の状態になり、更年期障害と似た副作用が出ま す。とりわけ、骨折のおそれが高まる骨量の低下は深刻なため、投与期間は半年に限られます。服用をやめ ると病巣は再び増殖し、痛みも再燃しやすくなります。
子宮内膜症の2つの新薬
これに対し、2008年登場した低用量ピルの「ルナベル」と、黄体ホルモン剤の「ディナゲスト 」は、黄体ホルモンの働きで、痛みを長期に抑え、悪化を防ぎます。
黄体ホルモンには、
1.排卵や月経を止める
2.子宮内膜組織を縮小する
3.炎症を招く物質を抑える
などの作用があります。
ルナベルは、以前から子宮内膜症患者に自費で処方されてきた避妊用の低用量ピル(オーソM21)と同 じ成分です。卵胞ホルモンも配合されているので、更年期障害の副作用はありません。ただし、月経痛以外 の痛みには十分に効かないこともありますし、病巣を縮める力もやや弱いです。1か月の自己負担は約21 00円です。
一方、ディナゲストは、より強力な黄体ホルモンを含みます。月経時以外の慢性痛も和らげ、病巣も縮小 します。卵胞ホルモンは含まれていないため骨量は減りますが、GnRHアゴニスト製剤ほどは減らないと され、使用期間に限度はありません。7割の患者さんに生理時以外に出血する「不正出血が」見られますが 、多くは徐々におさまります。1か月の自己負担は8000円前後です。
東大病院産婦人科講師の百枝(ももえだ)幹雄さんは「効果や副作用、費用を踏まえますと、まずルナベ ルなどの低用量ピルを服用するのが基本です。ピルで緩和できない月経痛以外の痛みや、血圧が高いなどピ ルが使えない場合に、ディナゲストを使うのが望ましいです」と話しています。
関係医療機関
性器ヘルペスの再発減らす抑制療法
性器ヘルペスの症状
性器ヘルペスは、単純ヘルペスウイルスによる性感染症です。母子感染することもあります。1年 間に治療を受ける患者数は7万8000人で、女性が男性の2倍多です。
女性は外陰部、男性は陰茎、両者で肛門(こうもん)周辺に直径2ミリほどの水ぶくれや、それらが破れ て融合した潰瘍(かいよう)ができ、痛みも伴います。
抗ウイルス薬の服用により、1、2週間で症状は消えますが、ウイルスは消滅せずに骨盤内などの神経節 に潜伏します。ストレスや風邪で免疫状態が下がった時や、女性なら排卵後や性行為で外陰部に摩擦を受け た時に、潜伏していたウイルスが増殖して再発します。
性器ヘルペスの再発
一般的に、感染後初めての発病時は痛みが激しく、発熱を伴うこともありますが、再発時は発熱す ることは少なく、比較的症状が軽いです。
この再発が、患者を非常に苦しめます。慈恵医大青戸病院皮膚科教授の本田まりこ医師によりますと、い つ発病するか分からず、外出するのが怖くなったり、パートナーにうつしてしまうのではないかと恐れたり と、一生、重荷に感じ、結婚できずにいる患者さんもいるといいます。
性器ヘルペスの抑制療法
これまでは発病するごとに抗ウイルス薬を服用しなくてはなりませでしたが、2006年9月、再 発を抑制する治療法が保険で認められました。すでに世界50か国以上で行われていた、標準的な治療です 。
症状がなくても抗ウイルス薬・バルトレックス(一般名・塩酸バラシクロビル)500ミリ・グラム錠1 錠の服用を毎日続けます。抗ウイルス薬は単純ヘルペスウイルスの増殖を抑えます。
この治療を受けると、再発までの間隔が、薬効のないニセ薬で約1か月に1度なのに比べ、203日に1 度と頻度が減りました。再発しても、痛みなどの症状は軽く、症状が現れる期間も半減して1~4日で治る といいます。
性器から排出されるウイルス量も減少するので、パートナーに感染させる危険性は低くなります。ただし 、感染率はゼロになるわけではありません。この治療は保険で認められているので、全国の医療機関の皮膚 科、産婦人科、泌尿器科などで受けられます。
本田さんは「この病気にかかっても、不妊になることはないので、あまり深刻に考えないで、できれば、 パートナーと一緒に治療を受けてほしい」と話しています。
性器ヘルペスの予防と検査
性器ヘルペスは女性ではクラミジアに次いで、多い性感染症です。男性はクラミジア、淋病(りん びょう)に次ぎます。
潜伏期間は2~10日です。発病のピークは女性が25~29歳、男性は30歳代です。日本性教育協会 の昨年の調査によると、高校生の性交渉経験率は女性が30%(1999年時24%)、男性が27%(同 27%)です。
性体験の若年化で、とりわけ10歳代の女性患者が増えています。コンドームには、パートナーへの感染 予防効果はある程度ありますが、ウイルスは、肛門周辺などの粘膜からも排出されるので効果に限界があり ます。
性器ヘルペスの検査法は、水ぶくれや潰瘍などの特有の症状や病状の経過などにより診断は容易にできま す。確定診断には、患部の細胞を取ってウイルス感染の有無を顕微鏡で調べる検査が、皮膚科や泌尿器科な どで受けられます。
関係医療機関
脂肪使った新しい「乳房再建法」
おなかの脂肪を使った乳房再建法
おなかの脂肪は、腹筋を貫く直径1ミリほどの血管が脂肪層で細かく枝分かれして、酸素や養分を隅々ま で行き渡らせています。この血管を中心に脂肪層を切り取り、胸の血管に縫い合わせることで、生きたまま の脂肪を移植できます。
筋肉を使った従来の手術では、腹筋が切断されるため、人によっては起き上がれない、排便時にいきめな いなど日常生活に支障が出ることもあります。脂肪を使う手術なら、腹筋を温存できるうえ、再建した乳房 も柔らかく自然な感じになります。ごく細い血管でも縫える技術が進歩したことで、この治療が可能になり ました。
手術ではまず、下腹部に紡錘形に切り込みを入れ、脂肪を血管ごと取り出し、胸の血管に縫い合わせます 。
その後、全身麻酔をかけたまま、患者の上体を起こし、座った姿勢で乳房の形を整えます。形成外科助教 授の武石明精さんは「いったん作ったら、左右の乳房のバランスを何度も確認することが必要です」と話し ています。平均の手術時間6~7時間のうち、2~3時間はこの作業に費やします。
手術後は、5日から1週間程度、ベッド上で安静に過ごします。平均2週間で退院できます。乳がん自体 の手術と同時に乳房再建ができますし、手術後、時間がたってからでも再建ができます。保険も適用されま す。
脂肪を使った乳房再建法のリスク
ただし、筋肉を使う場合に比べ、縫い合わせる血管が細いため、手術後に血管が詰まり、再建した乳房が 壊死(えし)する確率が高まるとの指摘もあります。武石さんによると、血管が詰まる確率は2~3%。こ のうち約半数は再手術で詰まりを取り除くことができるといいます。乳房再建を手がける医師の間でも個人 差がありますので、これまでの経験数と、合併症が起きた数を尋ねてみてください。
「幹細胞」を使った別の方法
この方法とは別に、最近、おなかの脂肪を吸引し、脂肪に含まれる「幹細胞」を抽出、脂肪細胞と一緒に 乳房に注入する新治療が、国内数か所の医療機関で試験的に行われています。「幹細胞」は様々な細胞の元 になる細胞で、脂肪細胞と同時に注入すると、生着率を高めるのではないかと考えられています。
福岡県の九州中央病院で、臨床研究として2006年に始まりました。横浜市のセルポートクリニック横 浜では、東大形成外科と共同開発した手法で、自費診療で実施しています。院長の佐藤克二郎さんは「乳房 温存手術や再建手術を受けた乳房の微妙な形の修正ができる場合もあるので、相談してみてください」と話 しています。
ただし、脂肪の幹細胞移植は、世界的にも例数が少なく、長期的な成績は未知数です。
乳房再建は、シリコーンを使う方法には保険がきかないなど費用やかかる時間も様々です。体形によって 向き不向きもありますので、自分に合った方法を選ぶ必要があります。
関係医療機関
蘇春堂形成外科(札幌市) 電話 011-222-7681
関連ページ「乳がん内視鏡手術」による乳房の温存
妊娠糖尿病の新しい基準
妊娠糖尿病のリスク
食事から取り込む糖は、血管から全身の細胞に取り込まれ、エネルギーになるほか、脂肪としても 蓄えられます。この糖代謝を促し、血糖値を下げるのが、膵臓が分泌するホルモンの「インスリン」です。
糖代謝がうまくいかず、血糖値が高くなるのが糖尿病です。空腹時の血糖値(単位はミリ・グラム/デシ ・リットル)が126以上などの場合に、糖尿病と診断されます。
妊娠糖尿病は、妊娠により引き起こされる糖代謝の異常で、糖尿病には至らない軽い高血糖の状態で診断 されます。
妊娠中は、胎盤が分泌するホルモンなどにより、母体のインスリンの効きが悪くなるためです。膵臓はイ ンスリンを妊娠前よりたくさん分泌し、血糖値を正常に保とうとします。しかし、膵臓の働きが弱くインス リンの分泌が足りないと、高血糖になってしまいます。
妊娠糖尿病は、
1.35歳以上
2.肥満
3.家族に糖尿病患者がいる
4.過去に大きな赤ちゃん(4000グラム以上)を出産した
といった場合に、なりやすいです。
東京女子医大糖尿病センター名誉教授の大森安恵さんは、「妊娠糖尿病の母子への影響は、糖尿病患者の 妊娠と比べるとずっと少ないです。注意すべき点は、胎児が大きくなりすぎることで、血糖値を改善する必 要があります」と話しています。
母体が高血糖だと、胎盤を通じて胎児に届く糖も増えます。その分、胎児の膵臓が刺激され、インスリン 分泌も過剰になり、脂肪がつきやすくなります。胎児が太りすぎると難産になります。さらに産後、母体か らの糖供給が絶たれた新生児は、低血糖になりやすくなります。
妊娠糖尿病の診断と治療
新しい基準は、世界9か国の妊婦2万5000人の調査で、胎児の成長過剰などが起こるおそれが 、健康な妊婦の1.75倍以上高まる数値を採用しています。従来は3項目中2項目を満たすと診断されま したが、1項目でも該当すると妊娠糖尿病と診断されるようになりました。基準値も、空腹時血糖値が10 0以上から92以上になりました。
妊娠初期と中期の血液検査で血糖値を調べます。異常があれば、75グラムのブドウ糖を含む液(糖水) を飲む精密検査(ブドウ糖負荷試験)を行い診断します。多くは決められたカロリー量の食事や、適度な運 動をすることで改善できます。
妊娠糖尿病の人は将来、糖尿病になりやすいです。愛育病院(東京都港区)院長の中林正雄さんらが新基 準を基にまとめた調査では、妊娠糖尿病の女性が産後10年で糖尿病になる確率は40%でした。糖尿病に 近い「ハイリスク」(75グラムのブドウ糖負荷試験で2時間値 200mg/dl以上)と診断された妊婦では 、産後4年で40%と、短期間で発症しやすい傾向にありました。
中林さんは、「妊娠糖尿病になった女性は、産後も生活習慣に気を配り、年1回は血糖値を調べて糖尿病 予防に努めることが大切です」と話しています。
なお、従来は妊娠中に見つかった高血糖をすべて妊娠糖尿病としていましたが、新基準では、糖尿病の基 準(空腹時の血糖値126mg/dl以上)に該当する場合は「明らかな糖尿病」とし、妊娠糖尿病から除外しま す。
妊娠糖尿病の新しい基準
1.空腹時の血糖値92mg/dl以上
75グラムのブドウ糖負荷試験で
2.1時間値 180mg/dl以上
3.2時間値 153mg/dl以上
3項目中1項目でも該当すると妊娠糖尿病と診断されます。
関係医療機関
おとなしい性質の「非浸潤性乳管がん」
非浸潤性乳管がん
がんには、周囲の組織に入り込んでいく性質があります。これを「浸潤」といい、がんが体をむし ばむ「悪性」の病気である理由の一つです。非浸潤は、がんが周囲の組織に潜りこんでいない状態を指しま す。
母乳を運ぶ乳管内にがんが発生し、周囲の間質組織や脂肪組織に入り込まず、乳管内にとどまっている状 態の場合、「非浸潤性乳管がん」といいます。しこりが出来にくいため、自覚症状はほとんどありません。
乳がんのうち非浸潤性乳管がんの割合は、ここ数年で増え、1割を超えます。マンモグラフィー(乳房エ ックス線撮影)検診の普及などで、発見できるようになったからです。
乳管内は空洞で、がん細胞を運ぶ血管やリンパ管はないので、非浸潤がんには転移の恐れはありません。 乳がんの進行期では、「0期」と分類される「超早期」の段階です。非浸潤の状態で発見、摘出すれば、ほ ぼ完治が見込めます。
乳がんは手術が原則
がんが浸潤しないまま、一生を終える場合もあります。乳がん以外の原因で亡くなった女性を解剖 した米国の報告では、6~16%の人から非浸潤性乳管がんが見つかっています。非浸潤性乳管がんは命に かかわらない、おとなしい性質です。
そのようながんなら、治療の必要がなく、甲状腺がんや前立腺がんでは、早期がんで一定の条件を満たせ ば、治療せずに経過観察する方法も取り入れられている。
ところが、乳がんの場合、非浸潤がんが見つかっても、将来に浸潤するかどうかを見極める手立てがあり ません。このため、高齢者や、患者が手術を望まない場合を除き、原則として手術するのが現状です。
かつては、非浸潤がんでも乳房を全摘することが多かったですが、最近はがん周辺だけを切除し、乳房を 温存する治療が普及してきています。
日本乳がん学会の指針では、乳房温存療法の条件として、
1.がんの大きさ(乳管内での広がり)が3センチ以下
2.がん細胞を針でとり、顕微鏡で調べた悪性度が高くない
などを挙げています。乳房内の再発予防のため、手術後に放射線を照射します。
複数の医療機関を受診
癌研究所(東京)病理部副部長の秋山太さんは「温存療法には、病理医と放射線科医が連携し、が んの広がりの範囲を正確に診断することが欠かせません」と話しています。医療機関によって診断に差があ り、複数の医師に意見を聞きましょう。
乳がん手術後には通常、わきのリンパ節を切除しますが、非浸潤がんなら、切除しなくていいです。ただ し、手術前に非浸潤がんと判断しても、摘出した組織を調べると、1割強に微少な浸潤が見つかります。
このため、がんがある程度広がっている、がん細胞の悪性度が高い、などの場合、手術中にリンパ節の一 部を取り、転移の有無を調べる医療機関が多いようです。
非浸潤がんでも、がんが乳管内に大きく広がっていれば全摘せざるを得ません。そうした患者さんに、聖 路加国際病院などは、乳房再建手術について説明しています。
関係医療機関
関連ページ
卵巣がんの新治療薬「ドキシル」(一般名ドキソルビシン塩酸塩)
再発卵巣がんの治療薬「ドキシル」
卵巣がんは、早期には自覚症状がほとんどなく、有効な検診法もありません。このため、半数は進 行した状態で見つかります。治療は、手術に抗がん剤を組み合わせるのが基本です。抗がん剤はパクリタキ セルとカルボプラチンを併用するのが一般的です。
しかし再発することもあり、治療を続けるうちに、これらの抗がん剤は効かなくなります。その際に用い る抗がん剤として2009年4月承認されたのが「ドキシル」(一般名ドキソルビシン塩酸塩)です。乳が ん治療などに用いる抗がん剤アドリアマイシン(ドキソルビシン)を特殊な物質で覆い、がん細胞に効果的 に届くよう加工しています。
順天堂大練馬病院産科婦人科准教授の荻島大貴さんによりますと、再発した卵巣がん患者の約20%で、 がんが小さくなるなどの効果があります。生存期間をどれだけ延ばせるか明確なデータはありませんが、が んに伴う痛みなどの症状緩和が期待できます。
一方、手足の痛みを伴う赤みや、口内炎、吐き気、感染症にかかりやすくなるなどの副作用も伴います。 荻島さんは「ほかの抗がん剤に比べれば副作用は少なく、治療の選択肢が増えた意味は大きいです」と話し ています。
ドキシルの承認
ドキシルは、再発卵巣がんの治療薬として1999年から米国など約75か国で承認されており、 卵巣がん体験者の会「スマイリー」が承認を求める署名活動をしました。
会員の滋賀県の女性(44)は、2005年1月、下腹が張り、胃が押し上げられて食事が思うように食 べられないなどの症状が出ました。進行した卵巣がんと診断され、同年3月に手術をして、その後半年間、 抗がん剤治療を受けました。
しかし治療を終えてから半年後、がんの活動を表す血液検査の腫瘍(しゅよう)マーカーの値が上がった ため、再び抗がん剤治療を開始しました。その後も、再発の兆候があるたび、計4回の抗がん剤治療を繰り 返し受けています。
同じ抗がん剤を使い続けると効果が薄れてくるため、使える薬は確実に減っていきます。「元気で体力は あるのに、治療法がないと言われるのが一番怖い。使える薬が一つでも増えるのは、ありがたいです」と話 しています。
その他の抗がん剤
日本婦人科腫瘍学会は07年、卵巣がんの治療指針をまとめましたが、再発時の治療薬として挙げ た7つの抗がん剤のうち、2つは現在も保険がききません。
このうち、トポテカンは承認に向けて臨床試験(治験)が進行中です。もうひとつのジェムザールは、肺 がん、すい臓がんなどには承認されていますが、卵巣がんには承認申請の予定はなく、一部の施設で臨床研 究や肺がん転移などの名目で使われているのが実情です。
卵巣がんは40歳代後半から50歳代に最も多く、新規患者数は過去30年間で3倍に急増しています。 がんが卵巣にとどまる1期なら5年生存率は約9割ですが、初期症状がなく進行して見つかることが多いで す。10~20歳代の若い女性にまれに見つかる悪性胚(はい)細胞腫瘍も卵巣がんのひとつですが、抗が ん剤が良く効き、治る場合が多いいです。
再発卵巣がんに使う抗がん剤
・保険で使えるもの
タキソール(一般名 パクリタキセル)
カンプトトポテシン(一般名 イリノテカン)
タキソテール(一般名 ドセタキセル)
ベプシド、ラステット(一般名 エトポシド)
ドキシル
・保険がきかないもの
ジェムザール
トポテカン
関係医療機関
スポンサードリンク